胰腺癌的早期診斷和治療
胰腺癌是預后最差的癌種之一,雖然現在的診斷和藥物治療有了很大的進步,但仍然處于發現較晚生存期短的狀態。和肺癌、乳腺癌、肝癌一樣,胰腺癌的發生也有相關的風險因素,對風險人群進行早期診斷和治療,可以提高胰腺癌的生存率。
胰腺癌的風險因素
胰腺位于胃的后側,腹主動脈前側,被十二指腸夾在狹小的空間,胰腺的中央有一條胰管。胰腺有外分泌功能,每天約分泌1L消化液,匯集胰管后注入小腸;胰腺還有內分泌功能,分泌胰島素直接進入血液循環系統。
胰腺癌通常發生于胰管內壁粘膜層,也稱為“胰管癌”。發生癌變的胰腺會出現形態和功能的改變,出現某些癥狀。那么,都有哪些癥狀與胰腺癌有關呢。日本專家給出了以下提示。
1) 血糖
癌細胞的增殖將破壞胰腺的正常細胞,導致發生糖尿病或者糖尿病惡化。50歲以上人群突然發生糖尿病,或者本身有糖尿病的人血液中HbA1c大幅升高時,需要懷疑胰腺癌。
2) 胰管內發生腫瘤,內部壓力增高,將發生腹痛,急性胰腺炎。輕度的胃痛有時已經發生了胰腺癌。包括胰腺,集中腹部神經的神經節位于胃的附近,因此實際發生于胰腺的癥狀表現為胃痛。胃藥無法緩解胃痛,或者胃鏡未發現異常的胃痛,需要考慮胰腺疾病。
3) 眾所周知,劇烈腹痛且血中淀粉酶異常升高時懷疑胰腺炎,雖然急性胰腺炎的兩大原因是酒精和膽結石,但要注意胰腺癌也可導致急性胰腺炎。胰腺癌導致的急性胰腺炎癥狀,當時影像診斷未發現異常,而2年以內再檢查很可能發現問題,出現過急性胰腺炎的患者有必要接受2年的密切隨訪觀察。
4) 影像檢查時發現胰管變粗,或者呈袋裝時,需要注意胰腺癌。
5) 腫瘤標志物CA199的升高不是胰腺癌的診斷標準,當無癥狀CA199異常升高時需要懷疑胰腺癌,做進一步精密檢查。然而,一部分特殊血型的人當發生胰腺癌時CA199并不升高。
6) 家族遺傳胰腺癌相關的基因異常者是胰腺癌風險人群,有血緣關系的直系親屬中有2人以上發生胰腺癌、大腸癌、乳腺癌、小腸癌等時,可能攜帶異常遺傳異常基因。血液基因監測發現有胰腺癌相關的胚系突變者,需每6個月接受一次影像檢查。
7) IPMN是胰腺癌的高風險因素。胰管內乳頭狀粘液腺瘤被簡稱為IPMN,是胰管內的一種良性腫瘤,超聲波檢查可以發現。攜帶IPMN者也需每6個月接受一次影像檢查。持IPMN者也與遺傳基因的異常有關,本來不該分泌粘液的正常細胞開始分泌粘液,分泌的粘液被包裹在胰管附近的囊泡中,這種狀態就是IPMN的形式之一。通常,30mm以下的IPMN,細胞很少分泌粘液;而≥30mm的IPMN細胞分泌粘液旺盛,這類IPMN有癌變的可能。細胞的癌變是一個需要時間演變的過程,雖然醫生告訴小囊泡沒問題,但不能忘了隨訪觀察其變化。實際上,胰腺癌與IPMN相關的基因異常相同。經常發現胰腺癌的胰管粘膜細胞癌變并不限于一處,而是分布于胰管多處,IPMN的小囊泡也經常呈多發表現。從IPMN到胰腺癌大概也就是一層窗戶紙的距離。因此,攜帶IPMN者也應每6個月接受一次影像檢查。
超聲波內窺鏡是發現早期胰腺癌的更好工具
胰腺癌的經常由CT、MRI的影像診斷發現,有時體外超聲波也可發現,但是這些影像診斷工具發現的胰腺癌往往較晚。早期胰腺癌指腫瘤直徑在1~2cm之內的胰腺癌,通過手術切除后,預后好于體積更大的胰腺癌。而CT、MRI可能錯過較小的胰腺惡性腫瘤。雖然增強CT的影像質量好于CT,但更好的檢查工具是超聲波內窺鏡(EUS)。日本專家建議胰腺癌高風險人群每6個月接受一次EUS診斷,每12~18個月接受一次MRI診斷。EUS的檢查方法與胃鏡類似。
如何診斷0期胰腺癌
常見的胰腺癌發端于胰管粘膜,然后在胰管中發展,形成胰腺癌腫塊。局限于胰管內的0期胰腺癌屬于上皮內癌,也是原位癌。手術切除的原位癌幾乎不會復發轉移,可謂夢幻胰腺癌。如何發現這樣的胰腺癌呢?
目前發現的0期胰腺癌,幾乎都是其他機會進行了CT或MRI影像檢查所發現的。當影像顯示胰腺阻滯缺損,或胰管上下左右不對稱時需懷疑胰腺癌。醫學上講的局部胰腺萎縮(FPPA)患者中,通過連續胰液細胞學診斷有時可發現癌細胞,FPPA的附近胰管內存在早期胰腺癌。SPACE是一種通過內窺鏡進入,從胰腺導管中提取胰液的高精密醫學檢查技術。通過SPACE多次提取胰液進行細胞學診斷,可以發現0期胰腺癌。日本專家建議影像診斷發現FPPA的患者,應再接受SPACE檢查。
胰腺癌的手術治療
胰腺癌可大體分為0、Ⅰ、Ⅱ、Ⅲ、Ⅳ的5個分期,數字越大腫瘤擴散越嚴重,預后越差。目前,日本Ⅰ期胰腺癌的5年生存率為50%,0期為90%。從2018年10月至2021年4月,東京女子醫科大學消化器中心外科的本田教授通過FPPA的間接所見,經SPACE確診了76名胰腺癌患者,并給他們手術切除腫瘤,其中7成為0~Ⅰ期。
胰腺隱藏在胃和結腸之后,手術難度大。腫瘤發生于胰頭部時,需要切除十二指腸等切除范圍大,創傷大;位于胰尾部時,因其在內臟深處,手術創傷也不小。根據腫瘤情況,醫生可選擇開腹手術或腹腔鏡手術。
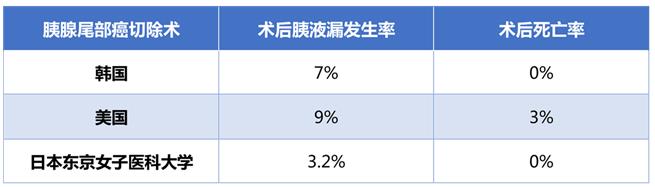
胰腺分泌的消化液中,分解糖分的淀粉酶、分解蛋白質的胰蛋白酶、分解脂肪的脂肪酶都是高活性物質,當手術后發生胰液漏時對身體損傷很大。經驗不足的胰頭癌開腹手術,發生胰液漏的概率超過20%,經驗豐富的發生率<5%;腹腔鏡手術無論經驗是否豐富,胰液漏的發生率都在15~20%,因此日本專家建議胰頭癌應避開腹腔鏡手術。而胰尾癌在經驗豐富的醫療結構用腹腔鏡手術比較安全。
Ⅰ、Ⅱ期可切除胰腺癌術前藥物治療預后更好
胰腺癌的治療不能只考慮可切除和不可切除的因素,還要考慮影腫瘤對腸、胃血管的侵犯程度,以及腫瘤標志物。因為影像和肉眼所見無法觀察微小癌細胞,腫瘤標的高值必須謹慎考慮肝轉移。對于通常可切除的Ⅰ~Ⅱ期胰腺癌,術前藥物治療再手術的,患者預后更好。對于初次診斷不能切除的胰腺癌,經過6~12個月的藥物治療,腫瘤穩定的也可以考慮手術切除。外科醫生的建議更傾向于手術治療,而多方面考慮,尋找更合理的個性化方案能使患者更獲益。


