日本子宮癌的標準治療
惡性腫瘤的治療都需要一個長期規劃,腫瘤發展的時期不同治療手段各不同。延長生命并保證良好的生活質量是基本的指導方針,聰明的患者更能理解科學運用多學科手段治療惡性腫瘤。就子宮頸癌、子宮體癌、卵巢癌、乳腺癌這些婦科特有的腫瘤,本文盡量以通俗易懂的語言介紹標準治療都有什么方法,應該注意什么。除了手術、放療和化療這三種傳統標準治療,還有新興的免疫治療、生物治療也值得期待。文中所述數據除特別注明國家外,均為日本臨床醫學的現實數據。
早期子宮癌的治療
● 分期決定治療方法
子宮癌(包括子宮體癌和宮頸癌)可以使用的標準治療有外科手術、化學治療、放射治療,另外子宮體癌還可以使用激素治療。選擇治療手段時主要考慮患者的年齡、惡性腫瘤分期、是否存在并發癥等,可選一種治療方法或多種治療方法聯合。
我們分別說明早期和晚期腫瘤的治療。此文中將會出現“0期”、“Ⅰ期”、Ⅰ期又分“Ⅰa期”和“Ⅰb期”等等描述,這里不詳細說明腫瘤分期了,一般分為0~4期,0~1期多為早期癌癥,2~3期多為中期癌癥,3~4期是晚期癌癥。診斷越是早期的癌癥,預后越好。
● 關于早期子宮頸癌手術的年齡
宮頸糜爛多發生在子宮頸靠近宮口的紅色位置,簡單說是發生在子宮入口處的癌前病變。子宮頸癌分期,癌細胞只局限于子宮頸部粘膜表皮的是“0期”,癌細胞侵襲到子宮之外的臟器、組織的是“Ⅳ期”。
“0期”的子宮頸癌沒有癥狀,因此多數發現與宮頸檢查。子宮頸的內側覆蓋有一層圓柱形的粘膜上皮,當透過粘膜能觀察到皮下組織發紅的,即為宮頸糜爛。糜爛面積大的,性交時容易發生粘膜破裂出血,就醫檢查可能診斷出早期宮頸癌。
對細胞發育不良的癌前病變或者早期宮頸癌治療,多行錐形切除術,只切除宮頸口,保全子宮,患者還可能妊娠。20~40歲的患者接受錐形切除術后97%~99%預后良好。錐形切除術適合有妊娠需要的患者。
但是20~40歲患者中的1~3%,40~50歲患者中的3~5%行錐形切除術仍然預后不良。錐形切除術對閉經后的患者治愈率不足90%。其原因是年輕患者的腫瘤向陰道方向蔓延,而超過50歲的患者腫瘤向子宮方向發展,高齡患者閉經后子宮口變窄,子宮頸縮小,癌組織容易向深處發展。超過50歲的患者,不適合錐形切除手術,應行子宮全摘除手術。實際上,應根據年齡和腫瘤進展程度個別分析評估治療手段。
對年輕患者的子宮頸癌治療,0~Ⅱa期行錐形清除術,Ⅱb期以后選擇放射線治療。防止復發等術后的輔助治療,一般使用化療效果好。如果使用放療輔助,會造成術后盆腔內的臟器負擔過重。
● 錐形切除術的風險
有不少患者認為接受了錐形切除術后再也不會罹患宮頸癌了。但是高齡者中仍有術后10年又發現出血癥狀,被診斷為晚期癌癥的。接受過手術治療的患者誤以為手術后萬事大吉,沒有堅持定期檢查,或者閉經后子宮頸狹窄,檢查不徹底,造成出血癥狀后才發現惡性腫瘤復發,已經是晚期。
子宮頸癌的主要原因HPV(人類乳頭瘤病毒)不僅感染錐形切除的宮頸部位,還感染宮頸深處,陰道等,這些地方都有發生新腫瘤的風險。錐形切除后的復發率不是0%,而是健康人的2倍(6%)。手術治療后的患者即使平穩地過了5年,每年也必須接受一次徹底地婦科檢查,亡羊補牢是來不及地。
并不是所有的婦科醫生都按以上的標準進行診治的,所以請患者自己掌握這些知識。日本治療腫瘤成績最好的專科醫院“癌研有明病院”對已經閉經或者50歲以上0期的宮頸癌患者行子宮全切手術而不是錐形切除術。
● 多數早期子宮體癌需要手術
早期的子宮體癌患者也沒有自覺癥狀。子宮體癌的代表性癥狀是閉經后的非正常性器官出血。閉經后出血是身體異常的標志,而且發生出血現象的第一懷疑對象是子宮體癌。即使是最有經驗的婦科醫生,也很難用觀察、觸診、CT、MRI檢查等正確診斷子宮體癌的分期。只有手術后才能確定分期。因此,治療早期的子宮體癌最好的方法也是手術。在日本,手術治療Ⅰ期的子宮體癌的平均治愈率超過90%,癌研有明醫院的治愈率可以達到95%以上。
此外,摘除子宮體和清掃周圍淋巴結手術治療Ia期的子宮體癌治愈率可達到98%,術后無需化療。與Ⅰa期相比,Ⅰb期的子宮體癌手術,需進一步廓清腹腔主動脈周圍的淋巴結。如果檢查發現有淋巴結轉移的,術后需要輔助化療。即使術后沒有發現淋巴結轉移,只要是Ⅰb期以上的患者,都要進行化學治療,這樣才能使5年生存率達到95%。
然而,歐美國家的Ⅰ期子宮體癌生存率是80%。那么歐美和日本的治愈率為什么有這樣的差距呢?
因為歐美的手術沒有日本做的徹底,手術并發癥的死亡率較高。歐美肥胖者多,常有術后血栓形成和肺栓塞等并發癥,并發癥造成死亡率上升。歐美醫生為了盡量避免這些并發癥,有意縮小手術范圍,術后再根據病理結果判斷卵巢、骨盆、腹腔的轉移,有轉移的進行輔助放療。無論在Ⅰ期、Ⅱ期、Ⅲ期,日本治療的5年生存率都高于歐美10~25%。這不僅僅是日本女性的肥胖率低于歐美女性,日本的手術技術也高于歐美,而且有得當的術后化療的標準,化療也能治愈一些發生腫瘤轉移的患者。
● 0期子宮頸癌和子宮體癌的區別
可能會有不少患者認為0期的子宮頸癌容易治愈,子宮體癌也一樣吧。實際上,子宮頸癌和子宮體癌完全不同。子宮體癌0期的定義本身就很曖昧,在病理學上認為非典型子宮內膜增生屬于癌前病變,即為0期子宮體癌。在Ⅰa期子宮體癌中,也有把僅限于子宮內膜內而未發生浸潤內膜下肌肉組織的癌癥診斷為0期的。
有些情況醫生也難以判斷分期,當未浸潤肌肉層的Ⅰa期患者想保留子宮時,還有“MPA”黃體激素治療的選項。激素治療的適應癥為:0期或者Ⅰa期未浸潤肌肉層,高分化G1。但是激素治療的最好效果不超過60%~70%,復發率較高。也就是說激素療法的治愈率只有30%。與0期宮頸癌的手術治愈率97~98%相比,子宮體癌的治療難度大。
晚期子宮癌的標準治療
● 當心晚期子宮體癌手術的并發癥
一般情況下,Ⅱa期之前的子宮頸癌行手術治療,Ⅱb期以后以放療為主。因為手術范圍廣,經常造成排尿障礙,偶爾也有損傷到膀胱和直腸的并發癥。因此,現在普遍優先使用CCRT(放化療聯合治療)治療。子宮頸腺癌比鱗狀細胞癌對放射線的感受性低,不適合CCRT,推薦腺癌使用重離子放療。
● 晚期子宮體癌也可手術治療
對Ⅲ、Ⅳ期晚期子宮體癌進行手術對癥治療,可以達到止血的效果。但是手術治療給患者造成的損失比較大,比如腫瘤大面積浸潤陰道時,手術會影響膀胱,可能造成術后的排尿障礙。癌組織浸潤子宮周圍組織的,需要行開腹全子宮摘除淋巴廓清術,難度比子宮頸癌手術高很多。
即使如此,日本頂級醫院治療淋巴轉移、卵巢轉移、陰道壁轉移、覆膜播種的Ⅲ期子宮體癌,5年生存率仍可達到75%,而歐美的數據不超過50%。在日本獨特的發展過程中培養的宮頸癌、子宮體癌治療技術,遙遙領先于世界。
● 手術治療和放射治療的選擇
接受手術治療的患者在手術當天是最痛苦的,之后患者漸漸恢復,大約2周左右就能出院了,如果恢復順利,術后1個月就能回歸社會,開始工作。雖然術后數日體感不適,隨著時間的推移就能逐漸穩定。接受開腹手術有造成后遺癥的風險,經驗豐富的醫生和經驗不足的醫生手術效果是不同的。很多情況下患者并不了解醫生和醫院的水平,在哪個醫院治療,請那位醫生手術是很多患者所困惑的問題。傳說中的名醫也應該鑒別,最好的辦法可能是對比手術案例的數據。
與手術相比,放療的好處是治療期間患者的身體感受好一些,放療后的1~2周有些嘔吐感,而體感沒有手術那么刺激。但是長期放療或者放化療結合的多有腹瀉等副作用反應,通常,7周放療結束后是最痛苦的時期,這些副反應通常會持續1個月。被放射線摧毀的組織是不會復原的,放射線破壞淋巴管后數年可引起下肢浮腫,輸尿管受到傷害的會引起尿路狹窄,進而誘發腎積水。放療后的患者從放療開始到回歸社會(正常生活)一般需要3個月,有的需要5個月。
建議在職人員更適合手術治療,高齡患者可考慮放射線治療。當選擇放射線治療時,請優先考慮有專業放療醫生和高等級放療設備的醫院。放療對技術的要求不像手術那么高,但是好的放射治療專科醫生不多。放療醫生的經驗、能力、設備性能都會左右治療結果。比如,某醫院放療醫生很少,并且使用十年以上的放療設備治療所有的腫瘤,而另一家醫院有分器官治療的放療醫生,使用的設備更新,更有針對性,那么選擇可細分治療的醫院治療效果可能會更好。
不具備手術條件的子宮癌患者只能選擇放療的,請務必調查醫院的放療水平,并與醫生面談后再決定是否在該醫院治療。如果當地沒有可信賴的醫院,可以尋找其他城市或國家的醫院。
● 放療代替手術
在完全了解手術和放療的優缺點謹慎考慮后選擇放射線治療是無可厚非的,但是因為對手術的恐懼而選擇放療的,請再仔細斟酌一下。有不少40歲左右的Ⅰ期患者因恐懼手術而選擇放療的,到60歲時出現放射線后遺癥,如尿路狹窄引起的腎積水、放射線膀胱炎、放射線腸炎引起的血尿、血便、放射線淋巴管引起的淋巴浮腫等。手術治療可以預見并盡量避免后遺癥,而且后遺癥是很有限的。
了解這些知識有助于患者選擇治療方式,請不要被恐懼手術的心理所左右,長痛不如短痛。還有一點需要注意,癌細胞的類型與放療效果好壞有關。根據癌組織的類型(腺癌和麟癌)和腫瘤的大小不同,腺癌和體積過大的腫瘤接受普通放射線(X線)放療的效果不好,需要重粒子線治療。
重粒子(也稱重離子)線治療是放射治療的一種,重粒子治療時,被加速的氫原子或碳原子射線從體外照射病灶,當腫瘤體積過大或者播種點過多(4個點以上不能用重粒子治療)時,其治療效果不佳。放射線治療體積過大的腫瘤時,有將專用探針插入瘤體內部后照射癌組織的技術。但是,掌握這種技術的醫院非常少,即使在放療發達的日本也只有10家左右。另外,對同一病灶照射的放射線總量是有上限的,超過上限會造成嚴重的副反應,轉院等在不同放療中心接受照射時需要計算該患者已經接受過的放射線劑量。這里需要記住“體內照射”的可能性。很多人都知道重粒子,但仍有很多醫生都不了解體內照射。
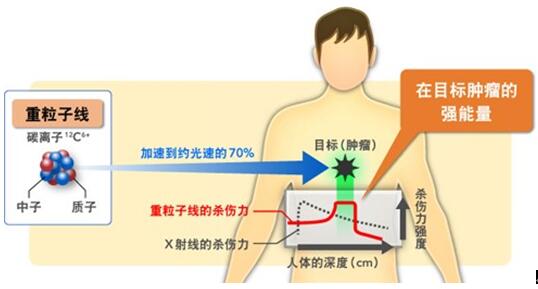
重離子線治療示意圖
● 復發的風險
對于惡性腫瘤的復發,剛接受過治療的患者都都有一個疑問:我要擔心多久?如果不能接受現實,干脆就不要問什么時候復發?如果對將來沒有信心,不知道該如何繼續生活而終日不安,還不如早點掌握一些知識,做些準備。
接著我們來看看子宮癌(子宮體癌和宮頸癌)、卵巢癌的高復發時間點。在婦科惡性腫瘤中,除了乳腺癌進展相對緩慢,其他腫瘤的易復發時間在初次治療后的1~2年中復發率為85%,高峰是1年半。此外,如果初期治療不當復發時間還會提前半年。婦科腫瘤的復發率較高,還沒有傳統治療標準來預防復發。很多患者接受手術、輔助化療或者輔助放療后,剩下的只能聽天由命。復發后的婦科腫瘤標準療法手段很局限,發生多處轉移的,通過化療盡量使病灶縮小后尋找手術等治療機會,即使如此,再復發的風險仍然很大。然而,隨著分子和生物醫學的進步,無副作用的自體免疫細胞治療等新技術開始嶄露頭角,用于術后輔助治療或長期治療,效果優于傳統方法。
婦科腫瘤復發治療后,再次復發就比較棘手了。在日本,對出現盆腔內、肺、肝臟、淋巴結等遠處轉移的患者進行多學科治療,5年生存率為30~50%。使用傳統的標準療法(手術、放療、化療)治療復發婦科腫瘤,即使暫時能保持無瘤狀態,50~70%的患者在一年內還會再再復發。


