日本專家談腫瘤?惡性淋巴瘤篇
相比肺癌、胃癌,惡性淋巴瘤的發(fā)病率并不算高,但近年來卻一直呈上升的趨勢。隨著醫(yī)學的不斷發(fā)展,血液方面的惡性腫瘤已經(jīng)不是“不治之癥”,但當被懷疑或確診為惡性淋巴瘤時,您需要了解一些基本知識,然后接受科學正確的治療。本文有助于您冷靜思考,有助于您與醫(yī)生交流,也有助于您的治療選擇,更有助于您的康復。
本期日本專家談腫瘤,來說一說惡性淋巴瘤,由日本國立癌癥研究中心中央醫(yī)院血液腫瘤內(nèi)科的飛內(nèi)賢正教授介紹日本對于惡性淋巴瘤的治療是如何進行的。希望本文有助于您冷靜思考,有助于您與醫(yī)生交流,也有助于您的治療選擇,更有助于您的康復。
惡性淋巴瘤是什么疾病
惡性淋巴瘤是血液癌癥的一種,是發(fā)生于具有抗菌、抗病毒功能的淋巴組織以及淋巴組織外器官的癌癥。根據(jù)癌細胞的形狀和性質(zhì),大體可分為霍奇金淋巴瘤和非霍奇金淋巴瘤兩大類。
惡性淋巴瘤是血液癌癥中患者人數(shù)最多的癌癥,其原因是血液中對抗外來細菌和病毒的淋巴細胞發(fā)生癌變,在淋巴組織或者淋巴組織外器官上產(chǎn)生實體腫瘤。我們身體的淋巴組織像網(wǎng)格一樣遍布全身,以保護我們的身體不受“外敵”入侵。淋巴組織包括淋巴結(jié)以及與淋巴結(jié)連接的淋巴管、淋巴液、胸腺、脾臟、扁桃體(圖1)。惡性淋巴瘤可能出現(xiàn)在人體所有的部位,塊狀腫瘤會聚集在眼、肺、胃、腸等淋巴組織外的器官上。
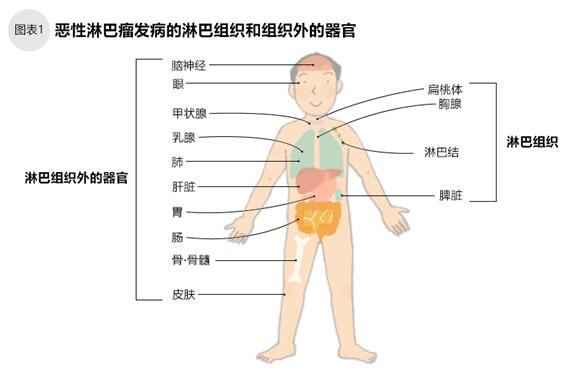
我國淋巴瘤發(fā)病率約為6.68/10萬人,居各類癌癥發(fā)病的第8位,但每年呈上升趨勢。從兒童到老者不問年齡都有可能罹患惡性淋巴瘤,其中20~40歲患者居多,男性患者比女性多。
惡性淋巴瘤的一般癥狀:頸部、腋下、腹股溝等密集分布淋巴結(jié)的部位腫脹,出現(xiàn)無疼痛腫塊;不明原因的發(fā)熱,體重驟減,嚴重盜汗。目前尚不清楚惡性淋巴瘤的具體發(fā)病原因,一部分可能與病毒、細菌感染有關(guān),此外因其他疾病造成免疫系統(tǒng)損傷誘發(fā)腫瘤的也比較多。根據(jù)惡性淋巴瘤癌細胞的形狀和性質(zhì),分為霍奇金淋巴瘤和非霍奇金淋巴瘤。惡性淋巴瘤中大約90%的患者屬于非霍奇金淋巴瘤,非霍奇金淋巴瘤具體可以細分到30種以上。不同類型的同種類的惡性淋巴瘤,其發(fā)展方式和治療方法也不同。
惡性淋巴瘤的確診需要做哪些檢查
當發(fā)現(xiàn)淋巴結(jié)腫大、有腫塊,或者體檢懷疑惡性淋巴瘤時,需要進行局部或全身麻醉,通過手術(shù)采集淋巴結(jié)、腫塊等的標本,在顯微鏡下進行病理診斷后才能確診惡性淋巴瘤。病理是診斷淋巴瘤的金標準,準確的病理診斷對于治療方案的選擇至關(guān)重要。為了診斷惡性淋巴瘤的類型,病理檢查有時需要進行染色體和遺傳基因檢查(圖2)。
當病理診斷確診為惡性淋巴瘤后,還需進行多方位的檢查和評估,以確認腫瘤的范圍,進展程度,這些檢查包括:胸部X光檢查、全身CT掃描、PET檢查、胃鏡檢查等。確認腫瘤是否已累及骨髓很重要,需在髂骨處穿刺取髓液,對骨髓細胞和組織進行病理診斷。偶爾需要追加腸鏡、MRI(核磁)檢查。此外,為了了解病情和評估患者的整體狀態(tài),還要進行血液、尿檢查等。血液檢查包括:白細胞數(shù)、紅細胞數(shù)、血小板數(shù)、肝腎功能。血清中LDH(乳酸脫氫酶)值是評估體內(nèi)惡性淋巴瘤的重要指標。確認是否有肝炎病毒、HTLV-1病毒感染與制定治療方針關(guān)系密切。
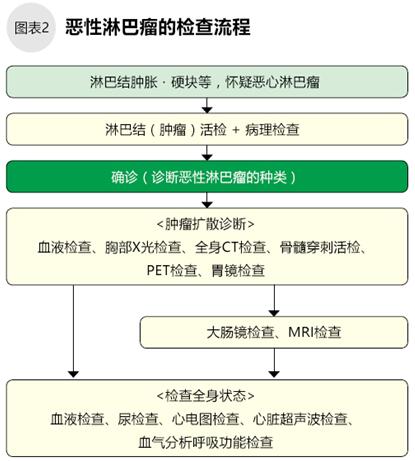
*惡性淋巴瘤可能在全身擴散,在治療前必須做全面檢查。
惡性淋巴瘤的病理分期和非霍奇金淋巴瘤的惡性度分類
通常用Ⅰ~Ⅳ的分期來顯示惡性淋巴瘤的進展程度和病變范圍。不同的進展程度其治療方法也不同,患者應該了解自己的分期和惡性程度。
病理分期(Stage)是顯示腫瘤進展程度的指標,惡性淋巴瘤的分期按腫塊的擴散方式分為Ⅰ~Ⅳ的4個階段(圖3)。Ⅰ期是指局部出現(xiàn)瘤體的早期,往后數(shù)字越大說明腫瘤的進展程度越高。霍奇金淋巴瘤和非霍奇金淋巴瘤的分期評估標準相同。

惡性淋巴瘤的治療方法與淋巴瘤的種類、分期、患者年齡、癥狀、全身狀態(tài)有關(guān)。患者明確自己所患淋巴瘤的類型和病理分期對于選擇治療方法是非常重要的。
非霍奇金淋巴瘤的類型非常多,按腫瘤發(fā)展的速度分為3類(圖4):低惡性度(以年為單位進展)、中惡性度(以月為單位進展)、高惡性度(以周為單位進展)。惡性度表示腫瘤的性質(zhì),是在不治療的情況下評估其發(fā)展速度的。惡性度與分期一樣重要,也是選擇治療的指標之一。

低惡性度的惡性淋巴瘤雖然進展緩慢,但多數(shù)對藥物不敏感,藥物治療效果差;中高惡性度的對藥物敏感,有的經(jīng)藥物治療可治愈。
惡性淋巴瘤的治療方法
惡性淋巴瘤的標準治療方法包括:藥物治療(化療)、放射線治療(放療),或者放化療聯(lián)合。根據(jù)患者本人的希望、霍奇金或非霍奇金分類、病理分期、惡性度、患者的身體狀態(tài)等指標綜合考慮選擇治療方法。
抗癌劑和放射線對惡性淋巴瘤容易奏效。針對淋巴瘤的癌細胞,可單獨用藥物或放射線治療,也可以放化療聯(lián)合使用。雖然手術(shù)是多數(shù)惡性腫瘤的首選治療方法,但是大多數(shù)惡性淋巴瘤無需手術(shù)治療,只有B細胞淋巴瘤出現(xiàn)在胃或小腸時才進行手術(shù)。
惡性淋巴瘤有規(guī)范的國際治療標準,各國也有相應的治療指南,稱為“標準治療”。標準治療是目前公認的,可期待治療效果最佳的方法。但是,治療的選擇權(quán)在患者,有必要根據(jù)身體狀況與主管醫(yī)生商量。
●霍奇金淋巴瘤的治療
Ⅰ期、Ⅱ期的霍奇金淋巴瘤以藥物和放射線聯(lián)合治療為主(圖5)。過去治療局限期(Ⅰ期、Ⅱ期)霍奇金淋巴瘤以放療為主,隨著醫(yī)學的進步,現(xiàn)在放化療聯(lián)合的治療效果更佳,副作用更小。在日本,放化療結(jié)合可以治愈90%的患者。
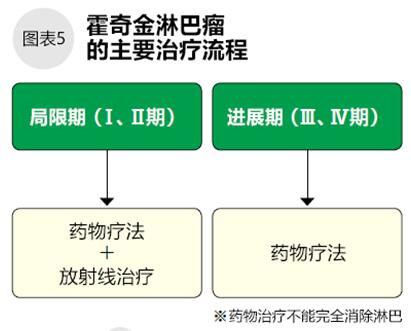
Ⅲ期、Ⅳ期的霍奇金淋巴瘤以多藥聯(lián)合的化療為主。其他實體腫瘤到了晚期很難治愈,但是晚期的霍奇金淋巴瘤也有一定的治愈機會。
●非霍奇金淋巴瘤的治療
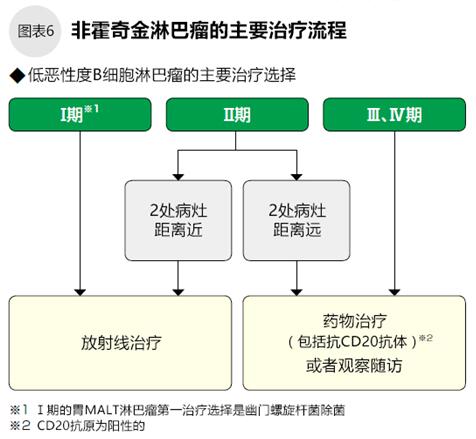
非霍奇金淋巴瘤的惡性度和分期不同,治療方法也不同。淋巴細胞包括B細胞、T細胞、NK細胞等,須根據(jù)癌變的細胞選擇相應的治療方法。
濾泡性淋巴瘤和MALT *淋巴瘤等低惡性度B細胞非霍奇金淋巴瘤,分期為Ⅰ期或Ⅱ期,且2個病灶距離近的,可進行放射線治療;分期為Ⅱ期,且2個病灶距離遠的,或Ⅲ期、Ⅳ期的,以藥物治療和隨訪觀察為主(圖6)。Ⅰ期的胃部MALT淋巴瘤優(yōu)先考慮幽門螺旋桿菌除菌治療,有很多患者只行除菌治療就可以控制住腫瘤。
彌漫性大B西部淋巴瘤、間變性大細胞淋巴瘤等中惡性度非霍奇金淋巴瘤,分期為Ⅰ期或Ⅱ期的,可選擇放化療聯(lián)合治療;Ⅲ期、Ⅳ期的以藥物治療為主,但是要增加用藥次數(shù)。
高惡性度非霍奇金淋巴瘤因為進展快,所以在初期治療時需大量用藥。比如,淋巴母細胞淋巴瘤需使用比ABVD、R-CHOP、CVP等方案(后文介紹)更強的藥物;伯基特淋巴瘤需要在短期內(nèi)大量用藥;成人T細胞白血病/淋巴瘤(ALT)65歲以下的,考慮大量用藥后進行造血干細胞移植。
惡性淋巴瘤的放射線治療
放射線治療惡性淋巴瘤效果較好。早期的低惡性度淋巴瘤如果腫塊較小,只用放射線治療就很容易治愈。此外,也有根據(jù)淋巴瘤的類型和惡性度,選擇放化療聯(lián)合治療。
放射線療法是指當惡性淋巴瘤的瘤體只有一個或者范圍局限時,用放射線(高能量X光線等)從體外照射病灶從而殺滅癌細胞的方法。根據(jù)淋巴瘤的種類,有時采取放療與藥物聯(lián)合治療,聯(lián)合治療時先使用藥物治療數(shù)次,之后再用放射線照射病灶。
普通X線(光子線)不僅攻擊癌細胞還對正常細胞造成損傷,因此放療時把治療所需的總線量平均分配到每天,有利于保護正常組織和器官。放療不會有灼燒和疼痛的感覺,副作用因照射部位而不同,患者皮膚可能被灼傷,與曬傷相似,有的患者可能出現(xiàn)疲勞、惡心、食欲不振等癥狀。偶爾有患者放療后的數(shù)月或數(shù)年,發(fā)生心梗、心衰、呼吸衰竭等放射性臟器炎癥等,屬于晚期效應。實際上,隨著放療設備和技術(shù)的進步,這些副作用都在逐漸減少。
此外,放療也用于緩解患者的癥狀,可以減輕腫瘤壓迫神經(jīng)、骨髓移植后的局部疼痛等,屬于姑息治療的范疇。
● 定期觀察隨訪的選擇
針對Ⅲ期、Ⅳ期的低惡性度非霍奇金淋巴瘤,如果沒有發(fā)熱、體重下降、盜汗等癥狀的,可以選擇定期隨訪復查。觀察隨訪,即暫時不用馬上用藥物和放射線進行治療,定期去醫(yī)院接受醫(yī)生檢查。統(tǒng)計數(shù)字顯示Ⅲ期、Ⅳ期患者采取隨訪的和采取治療的,生存期差別不大。但是,出現(xiàn)癥狀、病情持續(xù)惡化時需及時接受治療。
惡性淋巴瘤的藥物治療
惡性淋巴瘤的藥物治療一般使用多種抗癌劑和分子靶向藥物聯(lián)合治療。根據(jù)惡性淋巴瘤的類別和分級可以選擇不同的方案。在臨床上,惡性淋巴瘤的主流治療方法是藥物治療(化療),或者放化療聯(lián)合。
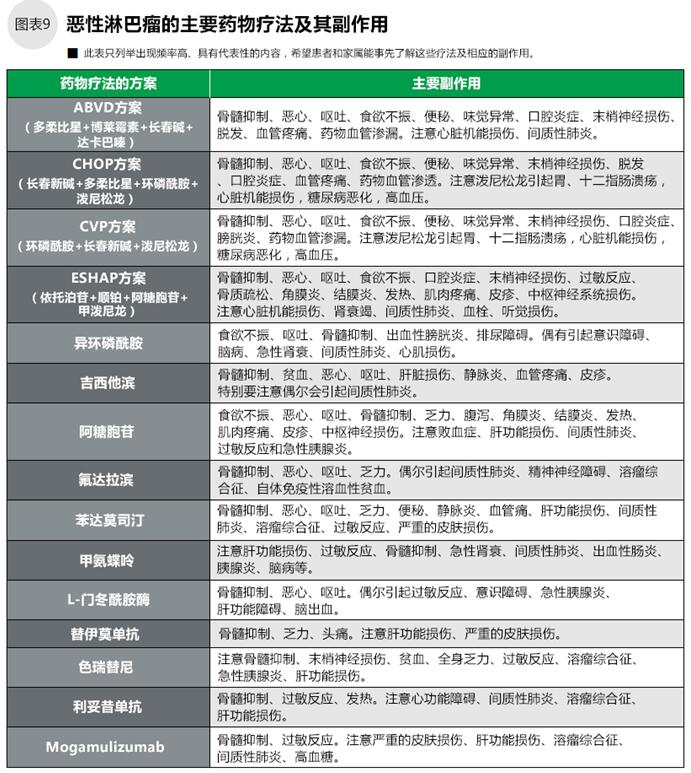
根據(jù)惡性淋巴瘤的特性,其癌細胞對藥物、放射線敏感,與其他癌癥比較,治愈的可行性更大。霍奇金、非霍奇金以及不同分級的惡性淋巴瘤都有相應的可選藥物。
● 霍奇金淋巴瘤的ABVD方案
ABVD是霍奇金淋巴瘤的藥物治療標準方案。〖A〗阿霉素;〖B〗博萊霉素;〖V〗長春堿;〖D〗達卡巴嗪。
一個療程15天,第1天和第15天分別注射和點滴上述藥物。對Ⅰ期、Ⅱ期的患者行4個療程的治療后,開始放射線治療;對Ⅲ期、Ⅳ期患者不進行放射線治療,ABVD方案需增加到6~8個療程。
● 非霍奇金淋巴瘤的藥物療法
低惡性度B細胞非霍奇金淋巴瘤的標準方案,以分子靶向藥物“利妥昔單抗”(抗CD20抗體)為主。每周點滴1次利妥昔單抗,持續(xù)4~8周。骨髓抑制是利妥昔單抗的副作用之一,但是其比普通抗癌劑的程度要輕。但是開始點滴利妥昔單抗30至120分鐘時,患者易產(chǎn)生急冷、急熱、呼吸困難、血壓下降等輸液反應,特別是第一次點滴更容易出現(xiàn)這些反應,至少第一次注射時需要住院。
中惡性度非霍奇金淋巴瘤中占大部分的彌漫性大細胞型B細胞淋巴瘤,套細胞淋巴瘤,以及低惡性度淋巴瘤的病灶變大時使用R-CHOP方案。〖R〗利妥昔單抗;〖C〗環(huán)磷酰胺;〖H〗多柔比星;〖O〗長春新堿;〖P〗潑尼松龍。
間變性大細胞淋巴瘤等T細胞淋巴瘤,因為利妥昔單抗不起反應,使用CHOP方案。治療時,按照長春新堿、多柔比星、環(huán)磷酰胺的先后順序進行注射、點滴,給藥當日開始連續(xù)5天口服潑尼松龍,為一個療程。與放療同時治療的,每3周用CHOP方案治療1療程,連續(xù)3個療程;不放療的,需持續(xù)治療6~8個療程。
R-CHOP方案只追加利妥昔單抗,在CHOP方案開始前1~2天或者當天點滴1次(圖表7),其他與CHOP方案一樣。
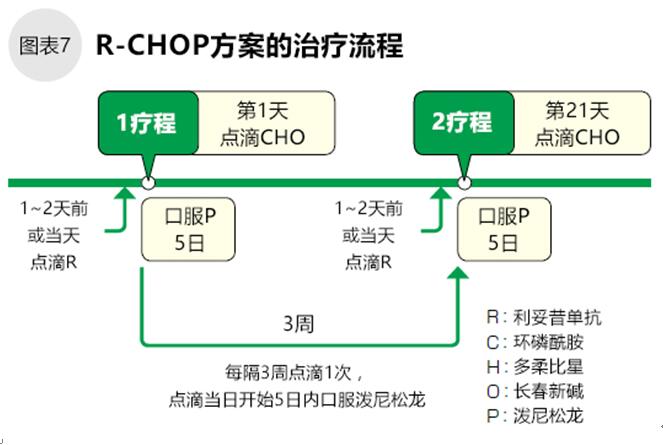
因為蒽環(huán)類抗生素多柔比星有損傷心臟的副作用,所以心功能障礙或高齡患者不可使用。CHOP或R-CHOP方案除去多柔比星后,變?yōu)镃VP方案或者R-CVP方案,3周治療1次。〖C〗環(huán)磷酰胺;〖V〗長春新堿;〖P〗潑尼松龍;〖R〗利妥昔單抗。
高惡性度淋巴瘤的藥物治療方案比中、低惡性度淋巴瘤多,但須根據(jù)具體淋巴瘤的種類選擇抗癌劑。 淋巴母細胞淋巴瘤的藥物治療方案與急性淋巴性白血病一樣,組合藥物包括:長春新堿、潑尼松龍、多柔比星、環(huán)磷酰胺、L-門冬酰胺酶。伯基特淋巴瘤的藥物治療可以用:利妥昔單抗、甲氨蝶呤、阿糖胞苷、異環(huán)磷酰胺等組合成很多種方案。成人T細胞白血病/淋巴瘤(ATL)僅用化療很少有治愈的,患者年齡不超過65歲的,多數(shù)采用造血干細胞移植治療。
什么是抗體療法
2001年,利妥昔單抗開始用于B細胞淋巴瘤的治療,B細胞淋巴瘤患者占惡性淋巴瘤的7成。這種藥屬于分子靶向藥物(抗體藥物),以B細胞淋巴瘤的CD20抗原為靶點,利用我們?nèi)祟惿眢w中天然存在的抗原抗體反應機制(免疫)抑制癌細胞增殖。這種治療方法稱為“抗體療法“。目前可用于惡性淋巴瘤的靶向藥物包括:替伊莫單抗、色瑞替尼、莫加木珠單抗等。
藥物治療的副作用及出現(xiàn)時間
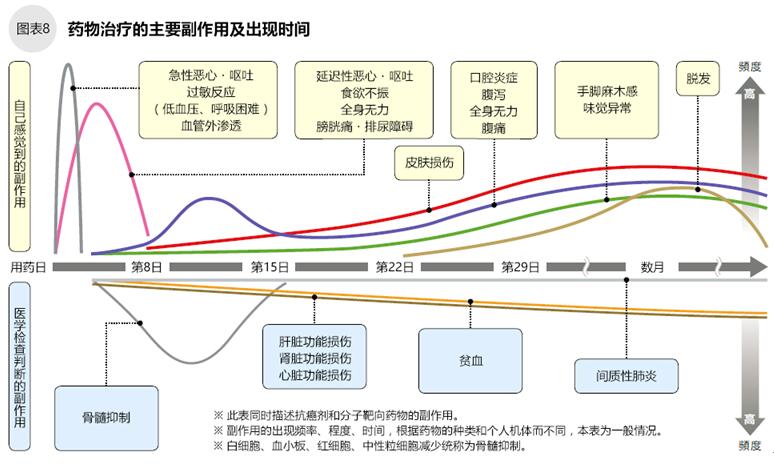
化療時或化療結(jié)束后數(shù)周容易出現(xiàn)過敏反應、血管外滲透、惡心嘔吐等癥狀;化療后3日~2周容易出現(xiàn)骨髓抑制、口腔炎癥、乏力等癥狀;化療后2周開始可能出現(xiàn)脫發(fā)、末梢神經(jīng)損傷等的癥狀。
自己能感覺到的癥狀叫“自覺癥狀”或“主觀癥狀”。化療后出現(xiàn)的嘔吐、惡心、發(fā)熱、腹瀉、便秘等即為自覺癥狀。肝功能損傷、骨髓抑制(紅細胞、白細胞、血小板、中性粒細胞減少)等自己很難感覺到,需要到醫(yī)院檢查后才能知道。化療后出現(xiàn)副作用的癥狀、強度、時間與藥物的種類、用藥方法、個體差異有關(guān)。請在化療前了解其副作用(圖8~10)。
骨髓抑制、嘔吐惡心、食欲不振、全身乏力、藥物滲透引起的皮膚腫脹和疼痛等是惡性淋巴瘤患者接受化療后常見的副作用。惡心、嘔吐的癥狀有點滴時即發(fā)生的急性癥狀和點滴后2~7日才發(fā)生的延遲性癥狀兩種,無論哪種,通過服用預防藥物可緩解癥狀。ABVD方案、CHOP方案、CVP方案易引起便秘、味覺損傷、脫發(fā)、口腔炎癥。
多柔比星可能影響心臟,環(huán)磷酰胺易引發(fā)膀胱炎,使用時需注意。潑尼松龍和甲潑尼龍是腎上腺激素類口服藥物,容易引起失眠、焦躁、胃?十二指腸潰瘍、糖尿病惡化、骨質(zhì)疏松、易感染、高血壓等與普通化療藥物不同的副作用。但是這類藥物具有縮小淋巴瘤,抑制抗癌劑副作用的功效,不得不使用。利妥昔單抗、色瑞替尼、莫加木珠單抗(Mogamulizumab)在開始點滴30分鐘~2小時期間容易引起輸液反應(一種過敏反應)。氟達拉濱、苯達莫司汀用藥后12~72小時偶爾會引起患者尿酸增高,鉀、鈣、磷等電解質(zhì)紊亂,造成患者溶瘤綜合征。
為了緩解副作用,化療用藥時給患者補水、使用預防藥物等對大多數(shù)患者都能起到積極作用。使用化療藥物后,患者尿量或排尿次數(shù)減少時須立刻聯(lián)系醫(yī)師。開始化療后,根據(jù)患者出現(xiàn)副作用的種類和程度,必要時在醫(yī)囑下應減少藥物用量或次數(shù),甚至停止化療。患者在化療開始前盡量了解藥物的副作用,并明確發(fā)生什么樣的癥狀時須就醫(yī),盡可能堅持到化療結(jié)束。

┃惡性淋巴瘤的復發(fā)及復發(fā)后的治療
惡性淋巴瘤的復發(fā)是指一次治療未能完全消滅惡性淋巴瘤,又出現(xiàn)新的淋巴瘤細胞的現(xiàn)象。不同的惡性淋巴瘤治療方法不同。化療或造血干細胞移植有可能治愈復發(fā)的惡性淋巴瘤。
對于霍奇金淋巴瘤和彌漫性大細胞型B細胞淋巴瘤的復發(fā),患者在65歲以下的可以行自體末梢血干細胞移植和大量化療藥物聯(lián)合治療。用ESHAP方案(依托泊苷+順鉑+阿糖胞苷+甲潑尼龍)等救援性藥物治療2~3次后,使用自體末梢血干細胞治療。彌漫性大細胞型B細胞淋巴瘤的藥物救援療法需要添加利妥昔單抗。
低惡性度B細胞淋巴瘤的復發(fā),通常以藥物治療為主。患病后初次治療使用利妥昔單抗單藥治療的,需要再次使用利妥昔單抗,或者使用R-CHOP、R-CVP方案。R-CHOP方案治療后復發(fā)的,使用利妥昔單抗、替伊莫、氟達拉濱、苯達莫司汀單藥或聯(lián)合治療;R-CVP方案也是一個選擇。另外,吉西他濱也可用于彌漫性大細胞型B細胞淋巴瘤、末梢T細胞淋巴瘤、霍奇金淋巴瘤的復發(fā)治療。
以CD30為靶點,結(jié)合了CD30抗體的monomethyl auristatin E(MMAE)的色瑞替尼對復發(fā)的間變性大細胞型淋巴瘤和霍奇金淋巴瘤有效。色瑞替尼治療CCR4蛋白陽性的復發(fā)成人T細胞白血病/淋巴瘤,可能縮小腫瘤。另外,針對復發(fā)的惡性淋巴瘤,醫(yī)學界仍在研究開發(fā)新的治療方法。
造血干細胞移植用于惡性淋巴瘤復發(fā)的治療
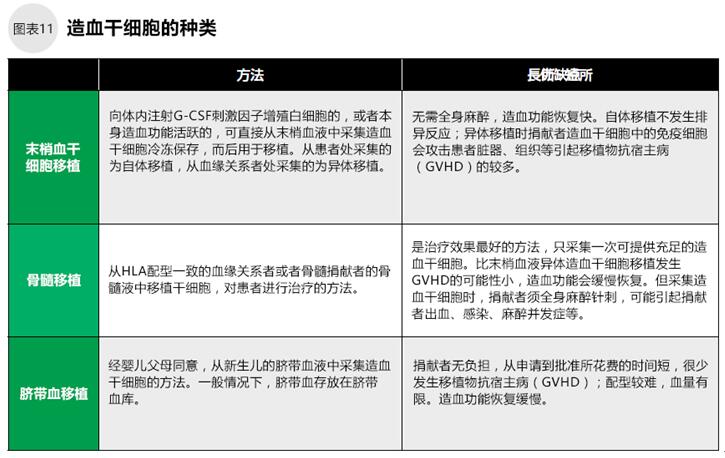
惡性淋巴瘤的治療需要使用大量的抗癌劑,而化療藥劑很可能破壞患者的造血系統(tǒng)。向患者移植患者本人或健康人(捐獻者)的造血干細胞有可能恢復患者的造血功能,這種治療方法就是造血干細胞移植。
化療前采集患者自身的造血干細胞冷凍保存,化療后移植該干細胞的是“自體干細胞移植”。患者使用血緣關(guān)系者或骨髓庫捐獻者干細胞進行移植的是“異體干細胞移植“。
霍奇金淋巴瘤、中?高惡性度非霍奇金淋巴瘤復發(fā)治療時,化療的同時進行自體造血干細胞移植,治療效果更好。對化療無效的低惡性度霍奇金淋巴瘤和成人T細胞白血病/淋巴瘤進行異體干細胞移植有治愈的可能。
可用于造血干細胞移植治療的細胞來源有三種:末梢血液、骨髓、臍帶血(如圖11)。當尋找非血緣關(guān)系捐獻者時比較困難時,可使用自體末梢血液進行造血干細胞移植。
什么是HLA配型
HLA是與人類遺傳相關(guān)的白細胞抗原,即白細胞血型。異體移植時,需要捐獻者和患者的HLA配型一致。兄弟之間HLA符合配型的機率是1/4,非血緣關(guān)系者符合配型的機率是幾百分之一或幾萬分之一。


