日本專家談腫瘤?胃癌
胃癌是嚴(yán)重威脅我國乃至全球人民健康的惡性腫瘤。根據(jù)2017年4月第12屆國際胃癌大會(IGCC)公布的最新數(shù)據(jù),我國胃癌每年新發(fā)病例約為68萬例,占全球發(fā)病病例的一半左右,且大部分患者診斷時(shí)已為中晚期胃癌。醫(yī)療發(fā)達(dá)國家的日本是全世界胃癌發(fā)病率最高的國家,但其憑借完善的早期癌癥篩查機(jī)制和先進(jìn)的癌癥治療技術(shù),胃癌患者的5年、10年生存率領(lǐng)先世界,5年生存率為74.5%,10年生存率也達(dá)到了67.3%※,其中Ⅰ期胃癌5年生存率更是達(dá)到了98.1%。國內(nèi)患者可以參考這些經(jīng)驗(yàn),了解如何選擇治療方法,同時(shí)給自己增加信息,勇敢且智慧地面對疾病。
※參考自2017年2月日本國立癌癥研究中心公布的日本癌癥生存率的最新數(shù)據(jù)。
本期日本專家談腫瘤,就來談?wù)勎赴扇毡颈鴰灬t(yī)科大學(xué)消化外科的笹子三津留主任教授、靜岡縣立靜岡癌癥中心胃外科的寺島雅典部長以及日本國立癌癥研究中心消化道內(nèi)科樸成和教授一起介紹日本對于胃癌的治療是如何進(jìn)行的。通過介紹胃癌治療的方方面面,希望患者和家屬閱讀后能有所收獲。
胃癌是什么疾病
絕大多數(shù)的胃癌腫瘤發(fā)生于胃壁的內(nèi)側(cè)黏膜,然后向胃壁外側(cè)生長。隨著胃鏡的普及,增加了早期胃癌的檢出率,從而降低了胃癌的死亡率。另一方面,隨著人們年齡的增長,罹患胃癌的風(fēng)險(xiǎn)也隨之增高。
胃是呈口袋狀的器官,位于胸骨劍突下偏左的位置,周圍有肝臟、脾臟、膽囊和大腸等。食物從食道進(jìn)入胃的入口處叫賁門(讀作ben,經(jīng)常被誤讀為噴門)、連接十二指腸的出口處叫幽門,從賁門往幽門方向到胃2/3處的部分稱胃體,從幽門往賁門方向到1/3處的部分稱幽門竇(圖1)。胃壁為6層結(jié)構(gòu),最內(nèi)側(cè)為黏膜層,之下依次為黏膜肌層、黏膜下層、固有肌層、漿膜下層、漿膜(圖1)。

●絕大多數(shù)胃癌發(fā)生于黏膜,然后向胃壁外層浸潤
多數(shù)胃癌的發(fā)生原因包括:日常生活中鹽分?jǐn)z取過量,果蔬攝入不足;吸煙;幽門螺旋桿菌感染引發(fā)的慢性炎癥,如萎縮性胃炎、腸化生(胃黏膜中出現(xiàn)和腸黏膜類似功能的細(xì)胞),進(jìn)而胃黏膜細(xì)胞癌變后發(fā)生胃癌。
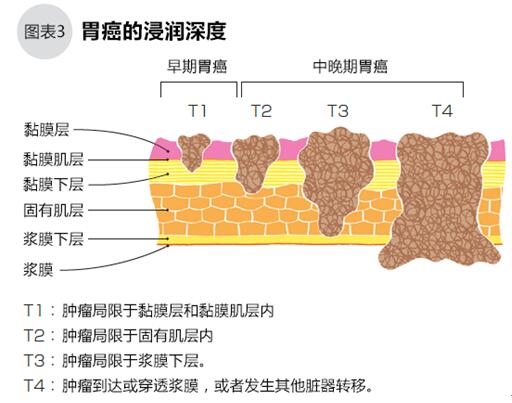
黏膜細(xì)胞癌變后經(jīng)長時(shí)間的發(fā)展變成腫瘤,腫瘤不但橫向增大面積,還會浸潤胃壁,向深處發(fā)展,甚至透過漿膜穿透胃壁,累及附近的胰腺、大腸等臟器。另外,黏膜下層密布著淋巴管和血管,癌細(xì)胞一旦穿透黏膜肌層,就可能進(jìn)入這些脈管,隨淋巴液和血液流動到其他部位,增加轉(zhuǎn)移的風(fēng)險(xiǎn)。腫瘤局限于黏膜下層的屬于早期胃癌,浸潤透過黏膜下層的為中晚期胃癌(下文詳述)。早期胃癌中可能伴隨淋巴節(jié)轉(zhuǎn)移,中晚期胃癌可能發(fā)生腹膜、肝臟轉(zhuǎn)移。
日本的早期胃癌發(fā)現(xiàn)率較高,90%以上可以根治,中晚期胃癌死亡率較低。但是,胃癌仍然是日本發(fā)病率最高的惡性腫瘤,多發(fā)于50歲以上人群,罹患率和死亡率女性比男性高。
胃癌的確診須要做什么檢查
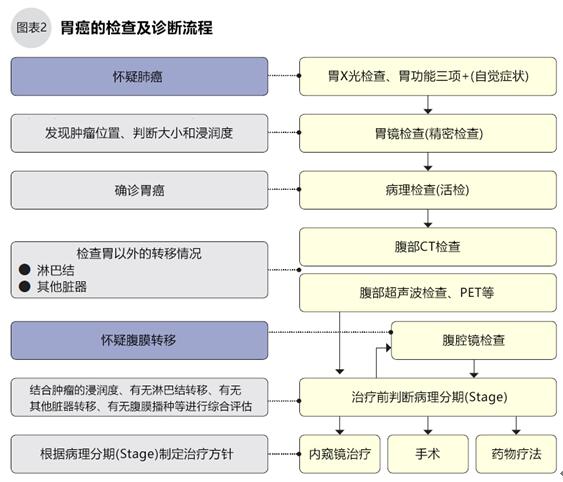
內(nèi)窺鏡(非膠囊胃鏡)是胃癌診斷的最佳方法之一,胃鏡檢查時(shí)可對懷疑癌變的部位采樣,病理檢查后診斷胃癌。胃鏡可以判斷腫瘤的位置、浸潤程度。病理診斷胃癌后,還需要結(jié)合CT等檢查判斷是否已經(jīng)發(fā)生了轉(zhuǎn)移,之后再制定治療計(jì)劃。
一般體檢項(xiàng)目中不包含胃鏡檢查,可以通過其他檢查逐次排除,當(dāng)懷疑胃癌時(shí)再做胃鏡檢查。一般排查包括:①.鋇餐X光檢查(飲用硫酸鋇制劑后,X線更容易觀察胃的形狀和黏膜);②胃功能三項(xiàng)檢查;③出現(xiàn)胃疼、腹部腫脹、吐血、黑便、貧血、食欲低下、體重減少等自覺癥狀可懷疑胃癌。當(dāng)這些檢查和自覺癥狀懷疑胃癌后,須進(jìn)一步通過胃鏡進(jìn)行精密檢查。在日本,胃鏡可以選擇經(jīng)口或經(jīng)鼻,胃鏡管的直徑為0.5~1cm,胃鏡不但能徹底檢查胃部,還能觀察整個(gè)上消化管的內(nèi)部情況。觀察到腫瘤的位置后,醫(yī)生通過影像可以判斷胃腫瘤的大小、評估腫瘤浸潤程度,并可以采集腫瘤標(biāo)本,做病理診斷。
當(dāng)確診為胃癌時(shí),需要進(jìn)一步結(jié)合腹部CT、超聲波、PET等影像檢查,以判斷是否已經(jīng)向周圍臟器發(fā)生轉(zhuǎn)移。當(dāng)懷疑腹膜轉(zhuǎn)移時(shí),還需要通過腹腔鏡進(jìn)行檢查,再判斷胃癌的分期(Stage)。
胃癌的病理分期(Stage)和治療方針
胃癌的分期判斷要先用胃鏡評估腫瘤的浸潤深度、有無淋巴結(jié)和其他臟器轉(zhuǎn)移等狀況,再用胃鏡采集樣本活檢,病理診斷后確診。胃癌治療方針的選擇需根據(jù)病理分期來決定。
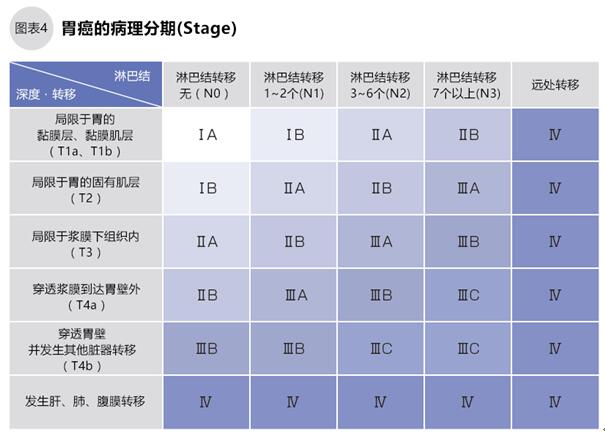
病理分期實(shí)際上是對癌癥進(jìn)展程度的分類,胃癌的分期以活檢的病理診斷結(jié)果為準(zhǔn),同時(shí)綜合考慮內(nèi)窺鏡、腹部CT、超聲波等診斷結(jié)果,共分為8個(gè)階段:Ⅰ期(ⅠA、ⅠB)、Ⅱ期(ⅡA、ⅡB)、Ⅲ期(ⅢA、ⅢB、ⅢC)、Ⅳ期。
●根據(jù)腫瘤的浸潤深度和有無轉(zhuǎn)移判斷分期
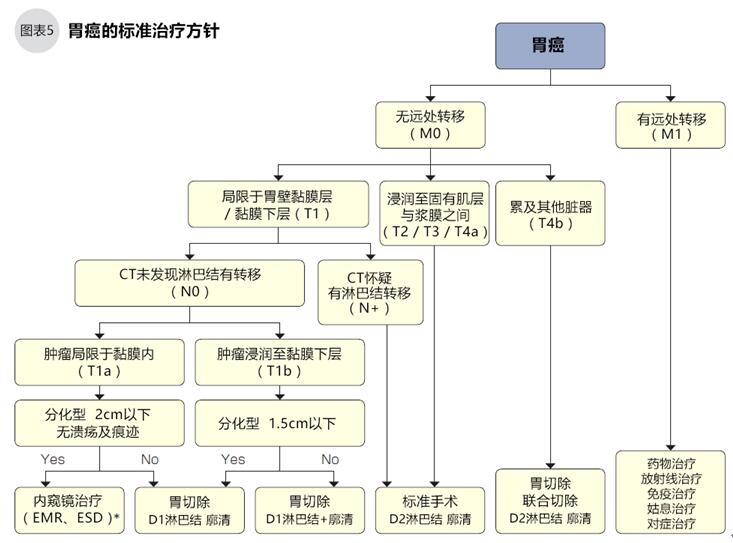
判斷分期時(shí),需先評估腫瘤對胃壁的浸潤程度(用T表示浸潤深度),判斷是早期胃癌還是中晚期胃癌(圖3)。但T評估不能完全說明腫瘤的進(jìn)展情況。早期胃癌的癌細(xì)胞局限于黏膜層和黏膜肌層內(nèi),發(fā)生轉(zhuǎn)移的可能性非常低,通過手術(shù)切除治愈的可能性非常高;中晚期胃癌的癌細(xì)胞已經(jīng)抵達(dá)或穿透固有肌層,此時(shí)發(fā)生淋巴轉(zhuǎn)移或其他臟器轉(zhuǎn)移的可能性就非常高。確定早期或中晚期后,再確認(rèn)是否已經(jīng)發(fā)生淋巴結(jié)轉(zhuǎn)移(用N表示轉(zhuǎn)移程度)和其他臟器轉(zhuǎn)移的情況,最后綜合以上因素確定胃癌的分期(表4)。
●手術(shù)可能治愈的Ⅰ~Ⅲ期胃癌
ⅠA和ⅠB的早期胃癌通過手術(shù)治療,根治的可能性非常高。約50%的ⅠA期胃癌可用內(nèi)窺鏡治療;Ⅱ期胃癌要嚴(yán)重一些,但是手術(shù)根治的可能性仍然比較大;Ⅲ期更嚴(yán)重,手術(shù)也可能根治。
日本胃癌學(xué)會編纂的《胃癌治療指南Guide Line》把有無遠(yuǎn)處轉(zhuǎn)移用M0和M1表示,浸潤深度用T1a~T4b表示,有無淋巴結(jié)轉(zhuǎn)移用N0和N+表示,確定分期后再根據(jù)癌細(xì)胞的類型(分化型,未分化型)、腫瘤的大小,采用不同的標(biāo)準(zhǔn)治療。
●黏膜層內(nèi)的胃癌治療
無淋巴結(jié)轉(zhuǎn)移(N0)、腫瘤局限于黏膜層內(nèi)(ⅠA期)、直徑2cm以下的分化型、且無潰瘍痕跡的早期胃癌可以進(jìn)行內(nèi)窺鏡治療。
以下3種早期胃癌則有可能通過內(nèi)窺鏡手術(shù)進(jìn)行治療:①.腫瘤局限于黏膜層內(nèi),直徑超過2cm的分化型,且無潰瘍痕跡的早期胃癌;②.腫瘤局限于黏膜層內(nèi),直徑3cm以下的分化型,有潰瘍痕跡的早期胃癌;③.腫瘤局限于黏膜層內(nèi),直徑2cm以下的未分化型,且無潰瘍痕跡的早期胃癌。
同時(shí)要注意,未分化胃癌即使腫瘤很小也可能伴有潰瘍性病變和淋巴結(jié)轉(zhuǎn)移,所以選擇內(nèi)窺鏡治療時(shí)須非常慎重。除上述條件外,還要綜合考慮技術(shù)的難易度、手術(shù)風(fēng)險(xiǎn)等因素后再決定選擇內(nèi)窺鏡治療還是手術(shù)治療。
●浸潤至黏膜下層的胃癌治療
腫瘤局限于黏膜下層,不考慮淋巴結(jié)轉(zhuǎn)移的(ⅠA期),可行縮小手術(shù)治療,關(guān)于縮小手術(shù)將在后文中詳述;腫瘤浸潤至固有肌層或更深層胃壁位置的,即使病理檢查未發(fā)現(xiàn)淋巴結(jié)轉(zhuǎn)移,但是轉(zhuǎn)移的可能性會超過40%,須行標(biāo)準(zhǔn)手術(shù)治療(2/3以上胃切除+D2淋巴結(jié)廓清);腫瘤穿透胃壁累及到其他臟器的(T4b),除了胃全切除外還要切除累及到的臟器腫瘤,行擴(kuò)大手術(shù)。
已經(jīng)發(fā)現(xiàn)淋巴結(jié)、肝、肺等遠(yuǎn)處轉(zhuǎn)移的Ⅳ期胃癌,以藥物治療為主。另外,胃癌病灶引起出血、幽門狹窄時(shí),可對癥進(jìn)行局部手術(shù)治療。
●手術(shù)后的治療
胃癌的分期根據(jù)手術(shù)所見及術(shù)后的病理檢查結(jié)果來最終確定,手術(shù)前評估的分期和術(shù)后確定的分期往往會有所不同。不同的分期治療方針也不同,Ⅰ期胃癌術(shù)后隨訪觀察;Ⅱ期和Ⅲ期胃癌術(shù)后輔助化療;Ⅳ期胃癌藥物治療、免疫治療、對癥治療等(圖6)。
請注意,此處只描述大致的治療方針,臨床治療中還需考慮患者的年齡、體力以及患者的主觀愿望,醫(yī)師與患者充分溝通后才能決定治療方式。
胃癌的內(nèi)窺鏡治療
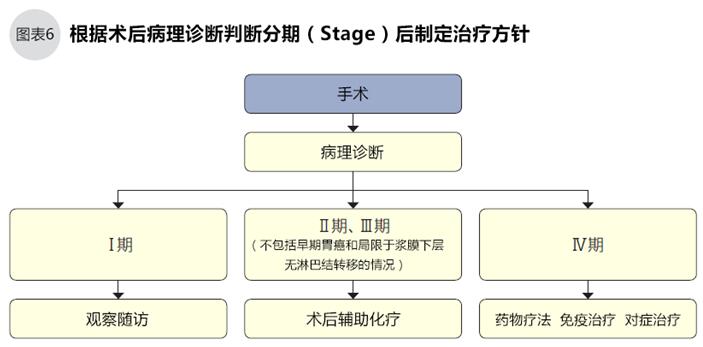
胃癌的內(nèi)窺鏡治療(即胃鏡治療)與胃鏡檢查方式一樣,將導(dǎo)管從口腔送入,經(jīng)食道抵達(dá)胃部,從導(dǎo)管前端伸出內(nèi)窺鏡手術(shù)專用的電刀等手術(shù)工具,這些工具可剝離病變組織和黏膜下層。內(nèi)窺鏡治療一般適用于淋巴結(jié)轉(zhuǎn)移可能性極低的早期胃癌。
●內(nèi)窺鏡治療的對象
內(nèi)窺鏡治療適用于:淋巴結(jié)轉(zhuǎn)移可能性極低,且腫瘤大小可用胃鏡一次性切除的早期胃癌。對于前文所述的EMR和ESD的選擇,治療指南規(guī)定了其嚴(yán)格的適應(yīng)癥條件。
●內(nèi)窺鏡治療后須另行手術(shù)的情況
目前內(nèi)窺鏡治療主要使用的是內(nèi)鏡黏膜下層剝離術(shù)(ESD)(圖7),ESD術(shù)后必須對切除的腫瘤進(jìn)行病理診斷,如果能評估腫瘤完全切除且無淋巴轉(zhuǎn)移的,治療就此完成。但是考慮胃癌術(shù)后有局部復(fù)發(fā)的風(fēng)險(xiǎn),術(shù)后仍須每年進(jìn)行1~2次的胃鏡檢查。另外,必要時(shí)可追加腹部CT、超聲波檢查。如果幽門螺旋桿菌檢查為陽性,需要接受除菌治療,隨訪觀察。
如果胃鏡治療不能完全切除腫瘤,或者考慮淋巴結(jié)轉(zhuǎn)移的,原則上須另行外科手術(shù)。追加外科手術(shù)時(shí),需考慮患者的年齡,是否有其他疾病等因素,具體請與醫(yī)生細(xì)談。
●內(nèi)窺鏡治療對身體損傷小,可維持胃的功能
ESD治療對患者身體的損傷小,還能維持胃本身的功能。但是ESD治療有造成胃出血或胃穿孔等的風(fēng)險(xiǎn),所以治療時(shí)需要患者住院1周。一般情況下ESD術(shù)后第2天可以飲水,第3天可以喝粥,逐漸開始正常飲食,5~7天即可出院。ESD手術(shù)人工造成了胃潰瘍,患者須口服2個(gè)月的胃潰瘍藥物。另外,手術(shù)治療的部位有可能出現(xiàn)狹窄。
胃癌的手術(shù)治療
胃癌手術(shù)分為縮小手術(shù)、標(biāo)準(zhǔn)手術(shù)、擴(kuò)大手術(shù)3大類,Ⅰ期胃癌也可進(jìn)行腹腔鏡手術(shù)。現(xiàn)在手術(shù)的方法和技術(shù)已經(jīng)有了極大的提高,有手術(shù)機(jī)會的患者,請盡量選擇以根治為目的的手術(shù)治療方案。
●胃切除術(shù)+淋巴結(jié)廓清
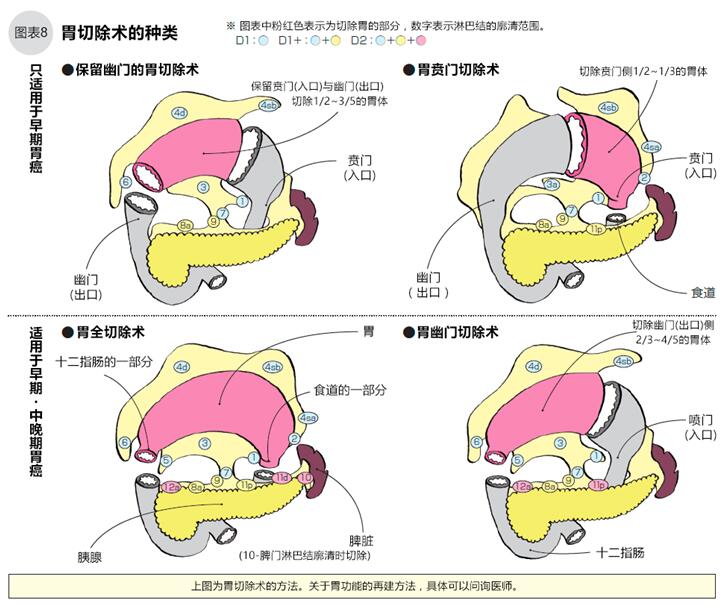
容易發(fā)生淋巴結(jié)轉(zhuǎn)移的早期胃癌在切除病變組織的同時(shí),還要對有可能發(fā)生轉(zhuǎn)移的淋巴結(jié)進(jìn)行廓清(D1、D1+、D2)。
已發(fā)生淋巴轉(zhuǎn)移的胃癌,如果能徹底清掃轉(zhuǎn)移的淋巴結(jié),是有希望根治的。過去手術(shù)后曾采用清掃區(qū)域內(nèi)所有淋巴結(jié)的方法,但是現(xiàn)在的研究結(jié)果顯示,不同分期不同部位的胃癌,對淋巴結(jié)廓清的范圍也不同。D1廓清是指對胃周圍第1站淋巴結(jié)清除;D1+廓清是指除了清除胃周圍第1站淋巴結(jié)外,還需清除向胃輸送養(yǎng)分的血管周圍的區(qū)域淋巴結(jié);D2廓清是指清除區(qū)域內(nèi)的所有淋巴結(jié)。
●無淋巴結(jié)轉(zhuǎn)移的可行縮小手術(shù)
胃的切除范圍是由淋巴結(jié)廓清的必要性(復(fù)發(fā)、轉(zhuǎn)移風(fēng)險(xiǎn))來決定的。術(shù)前診斷無淋巴結(jié)轉(zhuǎn)移,且腫瘤局限于黏膜下層內(nèi)的ⅠA期胃癌,當(dāng)不適合內(nèi)窺鏡治療時(shí),需行小范圍胃切除手術(shù)(縮小手術(shù))。縮小手術(shù)可盡量保留胃的功能,減輕手術(shù)對身體的負(fù)擔(dān),目的是維持患者較高的生活質(zhì)量。
縮小手術(shù)中有保留幽門的胃切除術(shù)(腫瘤在胃的中部),也有切除賁門(腫瘤在賁門附近)保留其他部分的胃賁門切除術(shù)等。保留幽門的胃切除術(shù)切除距賁門1/3到距幽門4~5cm的胃,然后將殘余胃縫合(吻合)(8圖)。胃賁門切除術(shù)切除賁門及賁門到胃體1/3到1/2的部分,然后將食道和殘余部分縫合,或者在食道和幽門之間加入10cm長的空腸(如圖8右上)。如果縮小手術(shù)的切除范圍足夠精確,其治療效果與標(biāo)準(zhǔn)手術(shù)(胃全切)是一樣的。
●有淋巴結(jié)轉(zhuǎn)移的行標(biāo)準(zhǔn)切除術(shù)
除了無淋巴結(jié)轉(zhuǎn)移的早期胃癌,胃癌手術(shù)均須進(jìn)行淋巴結(jié)廓清。腫瘤在胃下部的須行幽門及幽門側(cè)2/3切除的胃幽門切除術(shù),腫瘤在胃上部或整個(gè)胃的須行胃全切除術(shù)。
胃幽門部胃切除術(shù)是指切除腫瘤組織近賁門側(cè)2-5cm以上到幽門部分的2/3,然后將殘余胃與十二指腸或小腸進(jìn)行吻合。(圖8)
胃全切術(shù)在切除整個(gè)胃后,取一段空腸,將其一端與食管縫合,另一端與十二指腸縫合(以代替胃),保留消化液從十二指腸進(jìn)入消化道的功能(圖8)。
胃全切術(shù)和胃幽門切除術(shù)+D2廓清術(shù)是懷疑淋巴結(jié)轉(zhuǎn)移的早期胃癌和中晚期胃癌(ⅠB期、Ⅱ期、Ⅲ期)時(shí)的標(biāo)準(zhǔn)手術(shù)。
●ⅢB、ⅢC期胃癌的擴(kuò)大手術(shù)
ⅢB期、ⅢC期胃癌累及到周圍臟器,采用標(biāo)準(zhǔn)手術(shù)已經(jīng)無法徹底清除腫瘤。因此需要切除其他臟器被腫瘤侵襲的部分,這樣有可能會達(dá)到根治的效果。但這種擴(kuò)大手術(shù)的風(fēng)險(xiǎn)更大,需要在專業(yè)度更高、設(shè)施更完備的醫(yī)療機(jī)構(gòu)實(shí)施。
●腹腔鏡手術(shù)是早期胃癌的選擇之一
現(xiàn)在,早期胃癌中不具備內(nèi)窺鏡治療條件的患者越來越多地開始接受腹腔鏡手術(shù)治療。腹腔鏡手術(shù)時(shí)要在腹部開4~5個(gè)孔,向腹腔沖入二氧化碳?xì)怏w使腹腔膨脹,把內(nèi)窺鏡和手術(shù)器具從孔中插入腹腔進(jìn)行手術(shù)。腹腔鏡手術(shù)不等同于縮小手術(shù),雖然其切除范圍與開腹手術(shù)相同,但比開腹手術(shù)創(chuàng)傷小,患者的康復(fù)時(shí)間更短。腹腔鏡手術(shù)的治療效果和長期生活質(zhì)量是否與開腹手術(shù)一樣,還有待充分的臨床數(shù)據(jù)來證明。另外,在行胃全切除術(shù)時(shí),腹腔鏡手術(shù)的安全性可能不如開腹手術(shù)。
近些年日本的大型醫(yī)院開始使用手術(shù)機(jī)器人進(jìn)行腹腔鏡手術(shù),也積累了很多手術(shù)經(jīng)驗(yàn),治療效果和安全性評價(jià)很高,同時(shí)治療費(fèi)用也比較高。希望赴日本接受達(dá)芬奇機(jī)器人手術(shù)的患者可咨詢?nèi)毡揪歪t(yī)網(wǎng)。
雖然胃癌的手術(shù)種類有很多,但無論選擇哪種手術(shù)方式,關(guān)鍵是能否徹底清除腫瘤和廓清淋巴結(jié)(局部控制)。能否徹底清除癌細(xì)胞決定了根治的可能性和生存期。另外,請注意在術(shù)前診斷的胃癌分期約有20%與實(shí)際情況不符,術(shù)后需要糾正,請務(wù)必與主管醫(yī)生面談。
┃胃癌術(shù)后飲食生活的注意事項(xiàng)
胃癌術(shù)后胃功能受到影響,除可能引發(fā)傾倒綜合征外,患者體重必然減少。如果調(diào)整好飲食,術(shù)后三個(gè)月身體會適應(yīng)新的狀態(tài),所以不必過分擔(dān)心。
●胃切除后三個(gè)月內(nèi)須注意飲食
內(nèi)窺鏡治療幾乎不會傷害胃,術(shù)后飲食可如平常。但是,胃切除手術(shù)的患者需要特別注意術(shù)后3個(gè)月的飲食。胃切除后食物會快速到達(dá)腸道,首先要注意不可給腸道增加過多的負(fù)擔(dān),進(jìn)食時(shí)須細(xì)嚼慢咽,少食多餐,除了早中晚正餐外,加2餐點(diǎn)心,做到1日5餐。為了預(yù)防傾倒綜合征(請查看日本就醫(yī)網(wǎng)官網(wǎng)或日本就醫(yī)網(wǎng)微信公眾號往期文章),爭取每2個(gè)小時(shí)進(jìn)餐一次,如果正餐時(shí)間間隔過長,午餐后可用2次點(diǎn)心。建議選用(白)魚肉、豆腐、雞蛋等易消化食材,切丁,烹飪軟食給患者用。(圖9)

●改善進(jìn)食方法預(yù)防傾倒綜合征
胃的主要功能是攪拌并儲存食物,然后向腸道緩慢輸送粥狀食物,胃切除后即失去此功能,因此術(shù)后易發(fā)生傾倒綜合征。傾倒綜合征有早期和后期之分。未能充分粉碎的食物進(jìn)入腸道后,為了促進(jìn)消化腸道將大量分泌消化酶,大量血液聚集到腸道,從而導(dǎo)致整個(gè)身體暫時(shí)性血液不足。患者將出現(xiàn)頭暈、心悸、低血壓、乏力、冷汗等癥狀,餐后30分鐘內(nèi)出現(xiàn)這些癥狀的,屬于早期傾倒綜合征。另外,直接進(jìn)入腸道的食物比健康狀態(tài)下經(jīng)過胃處理的粥狀食物所含鹽分、糖分濃度更高,在滲透壓的作用下腸道毛細(xì)血管中的水分(血液中的)將大量進(jìn)入腸道,造成腸道大量分泌低濃度腸液,可引起腹痛、腹瀉。
改善進(jìn)食方法可以預(yù)防早期傾倒綜合征。用餐時(shí)增加咀嚼食物的次數(shù),緩慢吞咽,延長用餐時(shí)間,進(jìn)食時(shí)盡量控制水分的攝取,有助于預(yù)防傾倒綜合征。
胃癌術(shù)后,腸道在短時(shí)間內(nèi)吸收食物會引起一過性高血糖,為了對應(yīng)高血糖身體必須分泌更多的胰島素,胰島素過剩反而會造成低血糖,這就是后期傾倒綜合征。后期傾倒綜合征一般出現(xiàn)在餐后2~3小時(shí)。主要癥狀是乏力、頭痛、困倦、嚴(yán)重時(shí)喪失意識。術(shù)后有疲勞感的患者多數(shù)是低血糖引起的。
現(xiàn)在已經(jīng)明確,短時(shí)間內(nèi)大量攝取碳水化合物(葡萄糖、果糖、蔗糖、麥芽糖、低聚糖等)會引起后期傾倒綜合征,所以短時(shí)間內(nèi)不要飲入大量甜果汁。為了預(yù)防低血糖引起傾倒綜合征,建議在餐后2小時(shí)少量補(bǔ)充點(diǎn)心、水果等。
●補(bǔ)充營養(yǎng)輔助食品
補(bǔ)充營養(yǎng)輔助食品是為了預(yù)防體重減少。胃切除后,胃分泌的刺激食欲激素大量減少,患者食欲很差,因此術(shù)后的體重減少不可避免。有統(tǒng)計(jì)顯示,胃全切術(shù)后患者1~3個(gè)月內(nèi)的體重減少量為術(shù)前體重的15%~20%(不可避免);部分胃切除患者的體重減少量為7~10%。
胃切除后無法進(jìn)食的需要使用營養(yǎng)輔助食品。在術(shù)前開始使用EPA(二十碳五烯酸,一種不飽和脂肪酸)的營養(yǎng)輔助食品,有助于控制手術(shù)侵襲造成的體重減少。術(shù)后體重嚴(yán)重下降的,請務(wù)必聯(lián)系主管醫(yī)生。
●逐漸回歸常態(tài)生活
胃癌患者通常術(shù)后3個(gè)月體重能穩(wěn)定下來,腸道也適應(yīng)了新環(huán)境,之后不用嚴(yán)格控制飲食,可以開始逐漸吃些自己喜歡的食物,如油炸食品。雖然因人而異,隨著時(shí)間推移,術(shù)后患者的進(jìn)食量都能逐漸增加,幾乎沒有禁忌,可以享受各種美食。所以,接受胃癌手術(shù)的患者不必過分擔(dān)心將來的飲食。
胃癌術(shù)后藥物治療
胃癌手術(shù)后需要藥物治療的有兩種情況:一是Ⅱ期、Ⅲ期胃癌預(yù)防復(fù)發(fā)的;二是手術(shù)時(shí)明確無法完全清除腫瘤的。此節(jié)我們只介紹術(shù)后輔助化療,即術(shù)后預(yù)防復(fù)發(fā)的藥物治療。
●以預(yù)防術(shù)后復(fù)發(fā)為目的的治療
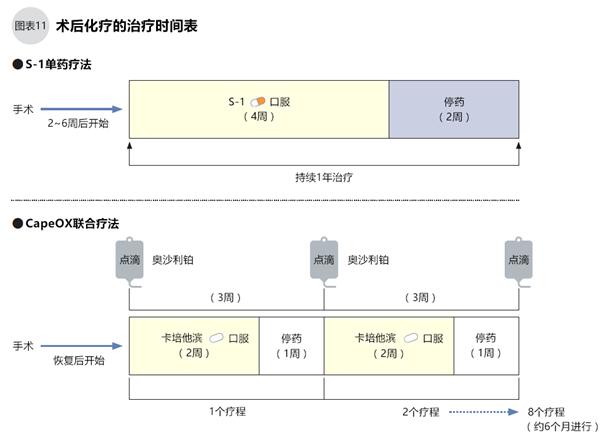
胃癌手術(shù)只能切除肉眼或影像檢查可以看到的腫瘤,但仍存在微小轉(zhuǎn)移的風(fēng)險(xiǎn)。為了消滅不可見的癌細(xì)胞或者預(yù)防腫瘤復(fù)發(fā),術(shù)后需要進(jìn)行藥物治療(術(shù)后輔助化療)。術(shù)后輔助化療方案有2種:替吉奧(S-1)單藥治療;CapeOX聯(lián)合方案=卡培他濱+奧沙利鉑。
術(shù)后輔助化療并不適用于所有接受過胃癌手術(shù)的患者。術(shù)后輔助化療的基本原則:①胃癌術(shù)后的病理診斷為Ⅱ期、Ⅲ期胃癌的(但也有無需進(jìn)行術(shù)后化療的情況,詳情請咨詢主管醫(yī)生);②身體狀態(tài)PS要求有獨(dú)自日常活動能力,可進(jìn)食,白天臥床時(shí)間50%以下;③主要臟器(骨髓、肝臟、腎臟)功能基本正常;④醫(yī)師充分就化療進(jìn)行說明,患者同意藥物治療;⑤無重癥并發(fā)癥;⑥不服用與抗癌劑沖突的藥物。
●S-1持續(xù)1年治療、CapeOX持續(xù)6個(gè)月治療
S-1單藥治療從術(shù)后恢復(fù)期的2~6個(gè)星期內(nèi)開始,每日口服,連續(xù)復(fù)用4周后停藥2周為1個(gè)療程,持續(xù)治療8個(gè)療程(約1年)。CapeOX聯(lián)合方案的治療從手術(shù)恢復(fù)后開始,卡培他濱每日口服,連續(xù)服用2周后休藥1周,口服卡培他濱后間隔1天點(diǎn)滴1次奧沙利鉑,3周為一個(gè)療程,持續(xù)治療8個(gè)療程(約6個(gè)月),如圖11。在術(shù)后輔助化療期間,患者須配合醫(yī)生隨訪,每2~4周面診一次,化驗(yàn)血液等以判斷手術(shù)和藥物的副作用。另外6~12個(gè)月進(jìn)行一次CT影像檢查,檢查復(fù)發(fā)。
抗癌劑(化療藥物)有很強(qiáng)的副作用,在藥物的聯(lián)合使用上有禁忌規(guī)定。如S-1不能和治療真菌的藥物及卡培他濱一起使用,治療靜脈血栓和心梗的藥物需要減量等。從開始輔助化療前患者就需要與醫(yī)生確認(rèn)非處方藥物、健康食品、中藥等是否與化療藥物有沖突。
●緩解副作用的要點(diǎn)
化療副作用的癥狀因人而異,通常在開始化療后1~2個(gè)月可以較明顯。另外,因?yàn)殚_始輔助化療的時(shí)間點(diǎn)距離手術(shù)時(shí)間不長,所以副作用的癥狀與手術(shù)的后遺癥、傾倒綜合征的癥狀可能混雜在一起,務(wù)必請醫(yī)生診斷。如果副作用過于強(qiáng)烈,醫(yī)生會根據(jù)標(biāo)準(zhǔn)減量使用或停止使用化療藥物,盡管如此,建議患者盡量完成化療計(jì)劃。除了主管醫(yī)生診斷,患者或家屬也需進(jìn)行知識儲備,了解副作用的癥狀、發(fā)生的時(shí)間點(diǎn),時(shí)間段,以判斷何時(shí)需要就醫(yī)。
建議化療開始后就開始記錄副作用的癥狀,以便自己把握身體狀態(tài),并在就診時(shí)向醫(yī)師說明。可免費(fèi)向日本就醫(yī)網(wǎng)所取用藥記錄筆記的表格,郵件地址:info@morimt.net。因副作用過于強(qiáng)烈不得不停止化療的,不能否認(rèn)停藥可能增加復(fù)發(fā)的風(fēng)險(xiǎn),但是停藥不是復(fù)發(fā)的唯一原因,請不要過分擔(dān)心。
胃癌的復(fù)發(fā)
胃癌的復(fù)發(fā)是指手術(shù)似乎治愈了腫瘤,但是癌細(xì)胞已經(jīng)轉(zhuǎn)移到腹膜和肝臟,術(shù)后腫瘤再次出現(xiàn)的情況。胃癌一旦復(fù)發(fā),治愈很困難,但是堅(jiān)持術(shù)后隨訪盡早發(fā)現(xiàn)復(fù)發(fā),有可能與癌長期共存。
●復(fù)發(fā)多發(fā)于術(shù)后3~5年
手術(shù)時(shí)不能清除肉眼看不到的癌細(xì)胞,這些癌細(xì)胞已經(jīng)發(fā)生轉(zhuǎn)移或者潛伏在血液或骨髓中,一段時(shí)間后繁殖生長成為瘤體,即為復(fù)發(fā)。
部分胃切除后在吻合口(胃和小腸的連接處)復(fù)發(fā)的,和手術(shù)時(shí)未能清除已經(jīng)發(fā)生轉(zhuǎn)移的淋巴結(jié)而復(fù)發(fā)的,稱為“局部復(fù)發(fā)”;胃癌在腹膜復(fù)發(fā)的稱為“腹膜復(fù)發(fā)”,肝臟復(fù)發(fā)的稱為“肝復(fù)發(fā)”,胃癌在距離胃的遠(yuǎn)處淋巴結(jié)復(fù)發(fā)的稱為“淋巴結(jié)復(fù)發(fā)”;在其他臟器復(fù)發(fā)的稱為“遠(yuǎn)處轉(zhuǎn)移復(fù)發(fā)”。這些復(fù)發(fā)在早期胃癌中不常見,分期越晚復(fù)發(fā)的可能性越高。5年以內(nèi)的復(fù)發(fā)率在90~95%,3年以內(nèi)的復(fù)發(fā)率在80%~85%。因此,所謂胃癌的治愈一般是指術(shù)后5年內(nèi)不復(fù)發(fā)。
●術(shù)后認(rèn)真做好隨訪復(fù)查
胃癌的復(fù)發(fā)預(yù)測和預(yù)防都很難。遺憾的是,一旦復(fù)發(fā)治愈的可能性就非常低了,但是能盡早發(fā)現(xiàn)復(fù)發(fā)的,偶爾也有治愈的案例。同時(shí),復(fù)發(fā)后雖然很難治愈,但是患者可以長期與癌共存,能保持較高的生活質(zhì)量長期生存也是有意義的。
《胃癌的治療指南》規(guī)定了Ⅰ期、以及手術(shù)可能治愈的Ⅱ期、Ⅲ期胃癌在手術(shù)治療后的定期復(fù)查時(shí)間,請參照圖表12、13。
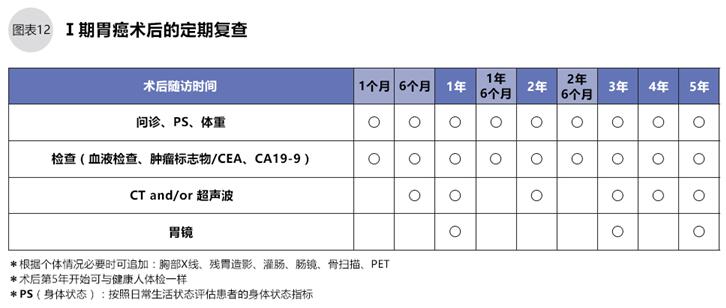
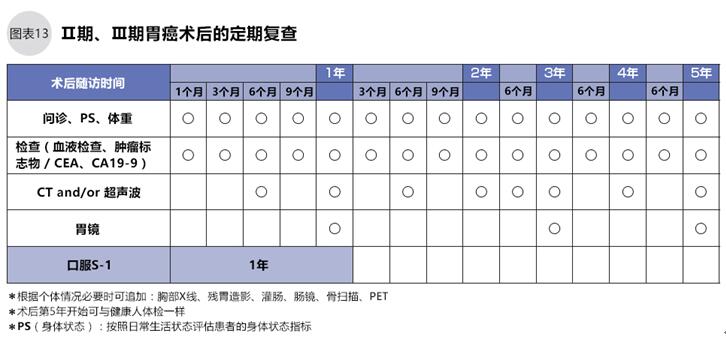
Ⅰ期胃癌術(shù)后1個(gè)月開始復(fù)查,之后直至第3年每6個(gè)月復(fù)查一次,第4年和第5年每年復(fù)查一次。Ⅱ、Ⅲ期胃癌術(shù)后需要1年的輔助化療,化療期間盡可能2周復(fù)查一次,至少6周復(fù)查一次,術(shù)后第2年開始每3個(gè)月復(fù)查一次,第4、5年每6個(gè)月復(fù)查一次。注意,復(fù)查時(shí)除了復(fù)發(fā),還要檢查手術(shù)后有無后遺癥。另外,術(shù)后1年內(nèi)需檢查消化道的康復(fù)情況,因手術(shù)不同、個(gè)體差異,檢查頻率也不同。胃全摘的患者術(shù)后小腸不能吸收維生素B12,一年中需要點(diǎn)滴注射2~4次維生素B12,缺乏維生素B12可能造成其他嚴(yán)重的疾病。
對于Ⅱ、Ⅲ期胃癌的患者,定期檢查的內(nèi)容除了問診、血常規(guī)、腫瘤標(biāo)志物外,還須進(jìn)行頸部淋巴結(jié)的觸診,判斷貧血和黃疸、腹部觸診、直腸檢查等。根據(jù)需要可追加腹部超聲波、胸腹部CT、上腹部內(nèi)窺鏡、骨掃描、PET等檢查。
不可手術(shù)胃癌和復(fù)發(fā)胃癌的治療方法
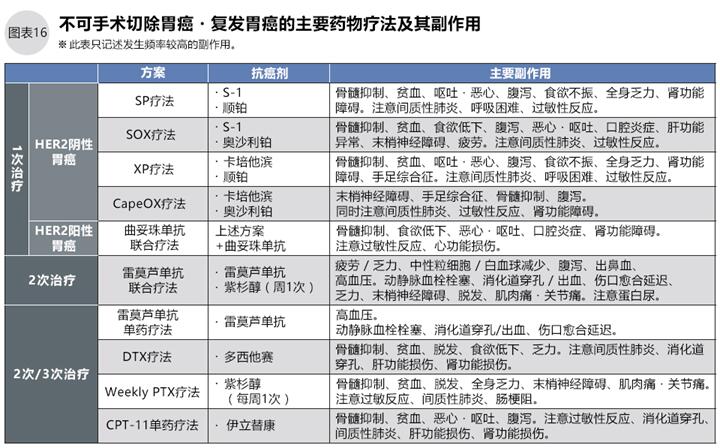
對于沒有機(jī)會手術(shù)或復(fù)發(fā)的胃癌,以藥物治療為主。根據(jù)免疫組化HER2的結(jié)果(陰性或陽性),治療指南準(zhǔn)備了第1次、第2次、第3次藥物治療方案(亦稱一線、二線、三線方案),同時(shí)配合免疫治療、姑息治療可能增加藥物治療的效果,緩解副作用的癥狀。
●不可切除胃癌?復(fù)發(fā)胃癌的藥物治療
經(jīng)過術(shù)前檢查和術(shù)后病理診斷,發(fā)生遠(yuǎn)處淋巴結(jié)、腹膜、肝臟、腹膜外臟器轉(zhuǎn)移的Ⅳ期胃癌,以及術(shù)后復(fù)發(fā)的,應(yīng)該以藥物治療為主。多處轉(zhuǎn)移的腫瘤病灶過多,手術(shù)已經(jīng)無法清除。
從目前為止的臨床試驗(yàn)可以知道,晚期不可手術(shù)或復(fù)發(fā)胃癌,細(xì)胞表面HER2受體陽性的使用分子靶向藥物曲妥珠單抗能增強(qiáng)治療效果。我們強(qiáng)烈推薦晚期和復(fù)發(fā)胃癌患者在藥物治療前進(jìn)行HER2檢查。
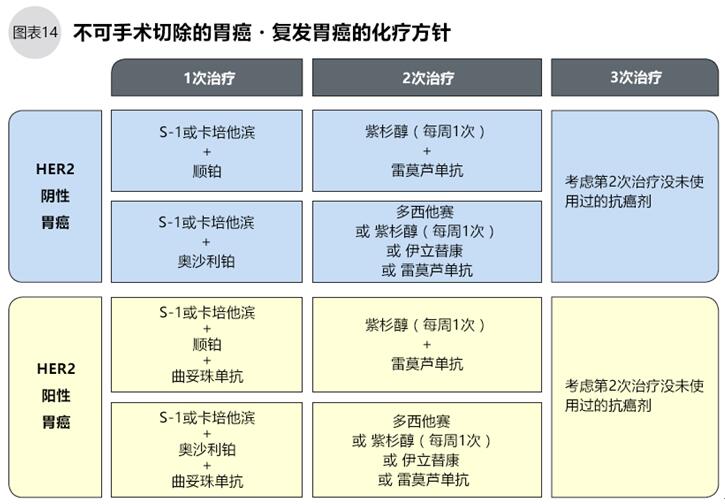
根據(jù)HER2的檢查結(jié)果,無論陽性還是陰性都有藥物治療方案。第一次藥物治療,HER2陰性的采用S-1,或者卡培他濱+順鉑方案;HER2陽性的采用曲妥珠單抗+S1或卡培他濱+順鉑的方案(圖14)。
●合理使用抗癌劑的3次治療
在藥物治療的過程中,可以通過自覺癥狀、觸診、X線、內(nèi)窺鏡、CT、腫瘤標(biāo)志物等檢查評估治療效果。治療有效的采用該方法繼續(xù)治療;治療無效的,只要患者身體狀態(tài)良好,應(yīng)變更治療方案,開始嘗試第二次治療或第三次治療。
第二次治療推薦臨床已經(jīng)證明了的能提高生存期的方案:多西他賽、紫杉醇(每周1次)、伊立替康3種藥物中任選1種的單藥療法;或者近年來推薦的紫杉醇+雷莫蘆單抗聯(lián)合療法;或者雷莫蘆單抗單藥療法。第三次治療選擇第二次治療沒有用過的藥物(如圖14)
請注意,伊立替康容易引起腸梗阻,特別是腹膜轉(zhuǎn)移的患者務(wù)必謹(jǐn)慎使用。
●積極嘗試臨床試驗(yàn)等新療法,接受姑息治療
當(dāng)患者肝腎功能低下、白細(xì)胞減少、出現(xiàn)發(fā)燒等感染癥狀時(shí),說明整個(gè)身體狀態(tài)欠佳,不宜繼續(xù)接受抗癌劑治療。反之,標(biāo)準(zhǔn)治療不一定是患者的最好選擇。考慮腫瘤的進(jìn)展程度,轉(zhuǎn)移情況、身體狀態(tài)(年齡、餐飲、排泄、臟器功能等)、患者愿望、臨床治療效果的數(shù)據(jù),晚期胃癌患者需要和主管醫(yī)生商量治療方法。可以選擇新開發(fā)的正在臨床試驗(yàn)的抗癌劑,新的癌癥治療方向-免疫治療(免疫檢查點(diǎn)抑制劑、免疫細(xì)胞、抗癌疫苗)等。其中,免疫治療打破了傳統(tǒng)標(biāo)準(zhǔn)治療的思維方式,雖然使用時(shí)間不長,但是已經(jīng)顯示了相當(dāng)?shù)呐R床治療效果,是徹底解決人類癌癥的新希望。欲了解日本免疫治療,請咨詢日本就醫(yī)網(wǎng)。
也有不選擇化療的情況,中醫(yī)、止痛、局部放療、姑息手術(shù)等可能緩和癌癥給患者帶來的痛苦。比如胃的出口處有腫瘤時(shí)患者不能進(jìn)食的,可以用搭橋手術(shù)連接胃和腸道,或者通過胃鏡確認(rèn)胃出口的狹窄處后,放入一個(gè)金屬管使食物通過。再比如因?yàn)槟[瘤造成胃出血引起貧血的,可以通過手術(shù)將出血部分切除。
不可手術(shù)胃癌和復(fù)發(fā)胃癌幾乎都很難治療,醫(yī)學(xué)界正在不斷研究新的治療方法。近些年的研究結(jié)果顯示,新的藥物治療方案使可生存超過2年的晚期患者人數(shù)增加。如何選擇治療方法,選擇什么治療方法等,請與醫(yī)生充分交談,選擇自己認(rèn)同的治療方法。
●什么是臨床試驗(yàn)
臨床試驗(yàn)是指新藥、新治療方法用于患者的治療,驗(yàn)證其安全性和療效的科學(xué)方法。臨床試驗(yàn)一共分3個(gè)階段,1期臨床試驗(yàn):確認(rèn)安全性;2期臨床試驗(yàn):確認(rèn)有效性和安全性;3期臨床試驗(yàn):與標(biāo)準(zhǔn)治療比較,對新治療的有效性和安全性進(jìn)行綜合評估。現(xiàn)在標(biāo)準(zhǔn)治療認(rèn)同的藥物和治療方法,都是已經(jīng)通過了臨床試驗(yàn)評估過的。臨床試驗(yàn)至少可以幫助到將來的患者。
胃癌藥物治療的副作用及出現(xiàn)時(shí)間
化療后副作用的出現(xiàn),因藥物種類和個(gè)體差異而不同。我們已經(jīng)掌握了多數(shù)副作用的出現(xiàn)規(guī)律,現(xiàn)在,緩解副作用的方法也越來越多。患者在接受化療前,務(wù)必請醫(yī)療機(jī)構(gòu)對副作用進(jìn)行充分說明。
副作用的出現(xiàn)方式(癥狀、時(shí)期、時(shí)間段、頻度、程度等)因抗癌劑的種類和個(gè)體差異有所不同(圖15)。傳統(tǒng)細(xì)胞毒性抗癌劑通過抑制癌細(xì)胞的增殖以期望達(dá)到抗癌效果,但是其容易傷害分裂活躍的毛根細(xì)胞、骨髓細(xì)胞、胃黏膜細(xì)胞、生殖細(xì)胞等,因此上述部位容易出現(xiàn)副作用。一般情況下,治療胃癌的抗癌劑容易引起的副作用主要有消化道癥狀(食欲不振、惡心、嘔吐、腹瀉等)、骨髓抑制(白細(xì)胞減少、血小板減少、貧血等)、口腔炎癥、脫發(fā)、疲倦感等。不同的藥物有不同的副作用,比如S-1或卡培他濱容易出現(xiàn)流淚、手足綜合征、皮膚色素沉著的癥狀;紫杉醇和多西他賽容易出現(xiàn)過敏性癥狀。
分子靶向藥物作用于癌細(xì)胞的特定靶點(diǎn),使用初期人們會誤認(rèn)為其副作用很少,但實(shí)際上靶向藥物的副作用與傳統(tǒng)抗癌劑不同。使用靶向藥物曲妥珠單抗后24小時(shí)內(nèi)可能出現(xiàn)注射反應(yīng):發(fā)熱、發(fā)冷、惡心、頭痛;雷莫蘆單抗可能引起高血壓、鼻血。
隨著醫(yī)學(xué)的進(jìn)步,對于藥物治療的副作用已經(jīng)有了很多對策,例如可以抑制副作用癥狀的藥物、中藥等,可以預(yù)防或緩解多數(shù)副作用。化療產(chǎn)生的副作用,有的患者可以忍受,但不能忍受時(shí)需要立刻就醫(yī)。在進(jìn)行化療前,務(wù)必請醫(yī)師、護(hù)士說明副作用,做好知識準(zhǔn)備,了解副作用到什么程度時(shí)需要就醫(yī)。